Artritis Reumatoide
INTRODUCCIÓN
La artritis reumatoide (AR) es un trastorno autoinmune, inflamatorio y crónico que afecta principalmente a las articulaciones.
Aunque en el pasado este trastorno se asociaba con daño articular irreversible y discapacidad física, la remisión es ahora un objetivo alcanzable para la mayoría de los pacientes gracias a los avances en el diagnóstico precoz, los nuevos fármacos y las mejores estrategias de tratamiento.
EPIDEMIOLOGÍA
La prevalencia promedio de la AR se estima entre 0,5% y 1,0% a nivel mundial.
El único estudio a nivel poblacional realizado en Chile estimó la prevalencia de la enfermedad en 0.46% . Considerando estos últimos valores y población del censo del año 2002, ello implicaría que el número de individuos con AR en Chile estaría entre 27.000 y 90.000 pacientes.
En el último estudio de carga enfermedad, realizado en Chile el 2007, la artritis reumatoide aparece entre los 25 primeros problemas de salud en mujeres como en el tramo de edad entre los 45 y 74 años.
PATOGENIA
Los factores genéticos representan hasta el 60% del riesgo de desarrollar AR. Se ha demostrado que las variantes en los genes del antígeno leucocitario humano (HLA), están asociadas con la AR.
Otros factores de riesgo importantes incluyen el sexo femenino, que duplica el riesgo, y el tabaquismo.

Factores que pueden aumentar el riesgo de presentar Artritis Reumatoide : Predisposición genética, sexo femenino, tabaquismo, obesidad, enfermedad periodontal, infecciones.
Los factores estresantes desencadenan modificaciones postraduccionales (especialmente citrulinación) en sitios de la mucosa en individuos susceptibles.
Las proteínas modificadas pueden desencadenar una respuesta inmune y la formación de autoanticuerpos.
Es probable que se requiera un impacto adicional, como la formación de complejos inmunes, la activación del complemento o una lesión microvascular, para desarrollar una enfermedad sintomática.
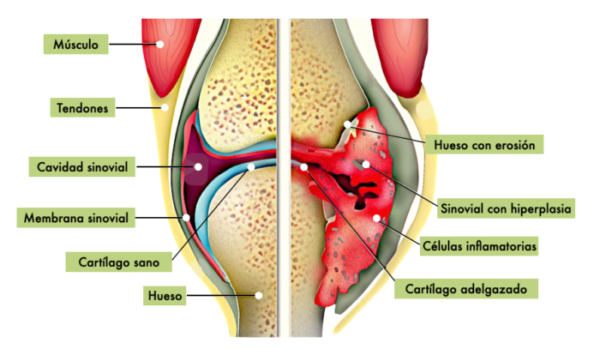
Imagen que muestra los componentes de una articulación sana, comparando la estructura dañada en la AR
Los sinoviocitos (células de la membrana sinovial) se expanden y producen diversas citocinas y proteasas, y las células inmunitarias adaptativas se infiltran en la membrana sinovial.
La inflamación sinovial, el daño al cartílago y la erosión ósea son los signos cardinales de la AR.
En la mayoría de los pacientes, la patogénesis de la AR comienza años antes de que la enfermedad clínica sea evidente.
SÍNTOMAS
Los síntomas de la AR tienen un impacto en el individuo incluso antes del diagnóstico, ya que es una enfermedad que habitualmente tiene un comienzo insidioso y pueden pasar meses antes de que el paciente consulte con un reumatólogo.
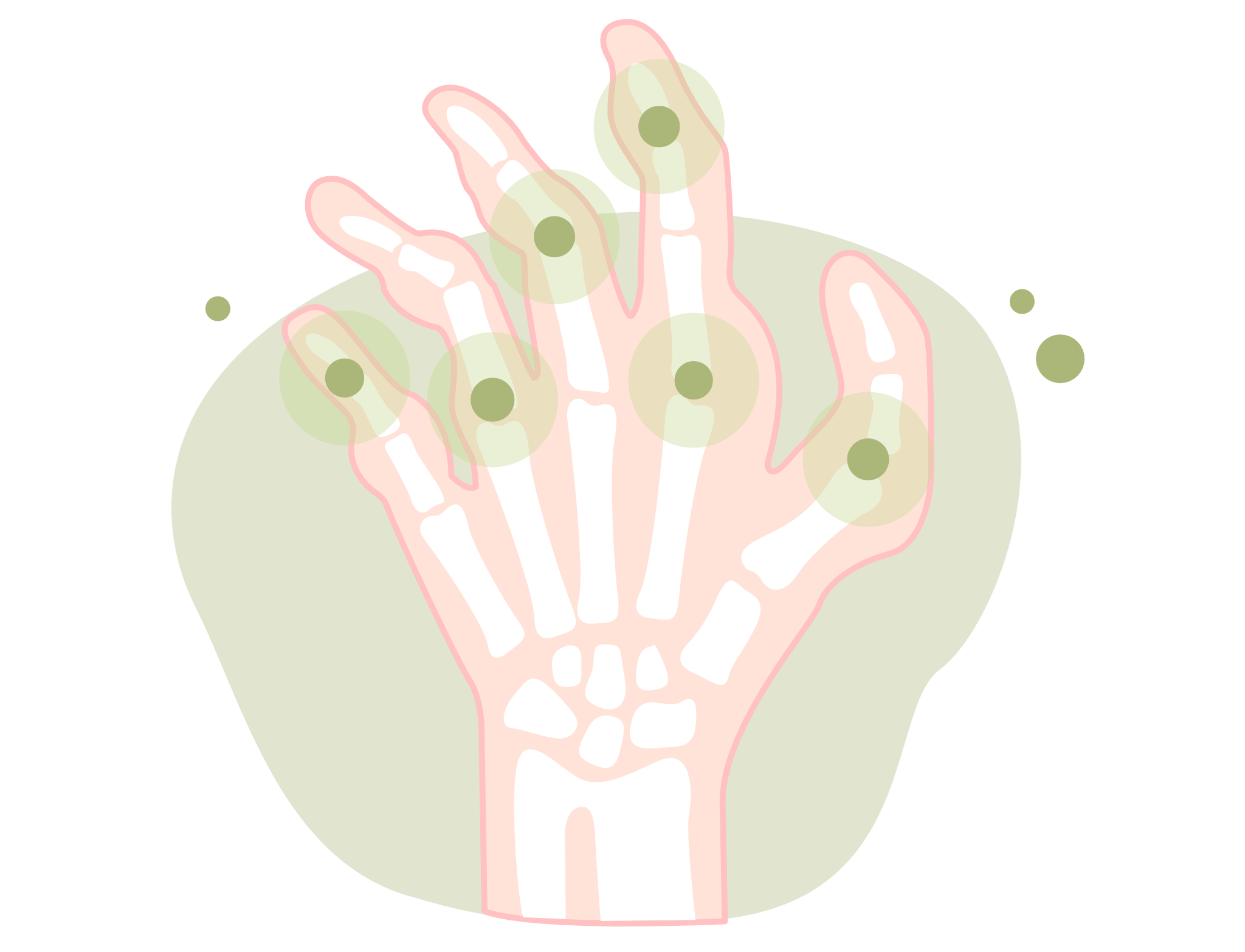
El dolor de ritmo inflamatorio (dolor que aumenta con el reposo y disminuye con el movimiento), la inflamación articular, simétrica con afectación de pequeñas articulaciones de las manos y pies, asociado a rigidez articular matinal y prolongada (> 1 h), suelen ser los síntomas más frecuentes.
Las articulaciones que más se afectan al inicio de la enfermedad son los nudillos y las articulaciones interfalangicas proximales ( las que siguen a los nudillos).
A pesar de que esta es la forma de presentación más frecuente, también existen otras formas en que se puede manifestar la enfermedad.
FORMAS DE PRESENTACIÓN
- Insidiosa: se presenta con dolor, inflamación y limitación de pequeñas articulaciones (nudillos, los dedos de las manos y los pies, muñecas), de forma bilateral y simétrica. Rigidez articular matinal y tras el reposo prolongado (>1 hr). Gradualmente se extenderá a otras articulaciones
- Monoarticular: predilección por articulación de gran tamaño (codos, rodilla o cadera) que permanece inflamada hasta la aparición de la poliartritis simétrica. Descartar otras enfermedades con estudio de líquido sinovial
- Polimialgia reumática: en ancianos de puede presentar con dolor inflamatorio y limitación funcional de hombros y caderas
- Poliartritis aguda: Menos frecuente . Artritis de grandes y pequeñas articulaciones, dolor intenso , inflamación generalizada y discapacidad. Puede encontrarse en pacientes de edad avanzada
- Reumatismo palindrómico: episodios de artritis de inicio brusco, autolimitados, con duración de horas y/o días, con mejoría espontánea. Un tercio de los pacientes desarrollarán una AR típica
- Atípica: aparece en forma de bursitis (inflamación de una bursa), sinovitis (inflamación de las vainas que envuelven tendones), síndrome de túnel carpiano, síntomas previos a la poliartritis
- Sistémica: síntomas extra-articulares: nódulos reumatoides, inflamación de las serosas (pleura, pericardio, peritoneo.) vasculitis etc. Sin presentar manifestaciones articulares
DIAGNÓSTICO
No existen criterios de diagnóstico para la AR, pero los criterios de clasificación propuestos por el ACR/EULAR pueden orientar el diagnóstico clínico. Los criterios de clasificación incluyen la duración de los síntomas, el número y la distribución de las articulaciones involucradas y parámetros serológicos como la presencia de autoanticuerpos (es decir, factor reumatoide (FR) y anticuerpos contra la proteína citrulinada (CCP) ) y elevación de reactantes de fase aguda (como la proteína C reactiva (PCR) y la velocidad de sedimentación globular (VHS)).
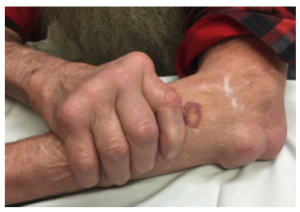
Nódulos reumatoides
Es importante destacar que la AR no afecta exclusivamente a las articulaciones, ya que también puede afectar la piel, pulmones, corazón, ojos etc.
La causa más común de muerte prematura en personas con AR es la enfermedad cardiovascular seguida de la enfermedad pulmonar intersticial.
Las personas con AR informan una calidad de vida más baja que aquellos con diabetes mellitus tipo 2, infarto de miocardio o hipertensión.
TRATAMIENTO
La estrategia de tratamiento actual para la AR se basa en un enfoque de tratamiento, que requiere una estrecha monitorización de la actividad de la enfermedad y una temprana corrección del tratamiento cuando no se alcanza el objetivo.
El objetivo del tratamiento actual es la remisión o, como mínimo, una baja actividad de la enfermedad.
El tratamiento debe incluir medidas del estilo de vida como abandono del tabaco, control del peso, nutrición equilibrada, ejercicio físico, control del estrés y los fármacos antirreumáticos modificadores de la enfermedad (FAME). Estos medicamentos pueden disminuir el proceso inflamatorio.
El metotrexato, es un FAME sintético convencional, en combinación con glucocorticoides en dosis bajas a corto plazo puede lograr la remisión en ~25% de los pacientes con AR temprana. Cuando hay una respuesta insuficiente, se pueden administrar FAME dirigidos (ya sean agentes biológicos o sintéticos), generalmente en combinación con metotrexato. En caso de no respuesta, se debe utilizar otro agente.
Gracias por leer hasta el final, te ha parecido interesante ?
Nos vemos en otra publicación de “Mi reumatóloga”
BIBLIOGRAFÍA
- Smolen, J. S., Landewé, R. B. M., Bergstra, S. A., Kerschbaumer, A., Sepriano, A., Aletaha, D., Caporali, R., Edwards, C. J., Hyrich, K. L., Pope, J. E., de Souza, S., Stamm, T. A., Takeuchi, T., Verschueren, P., Winthrop, K. L., Balsa, A., Bathon, J. M., Buch, M. H., Burmester, G. R., Buttgereit, F., … van der Heijde, D. (2023). EULAR recommendations for the management of rheumatoid arthritis with synthetic and biological disease-modifying antirheumatic drugs: 2022 update. Annals of the rheumatic diseases, 82(1), 3–18. https://doi.org/10.1136/ard-2022-223356
- Rheumatoid arthritis. (2018). Nature reviews. Disease primers, 4, 18002. https://doi.org/10.1038/nrdp.2018.2
- Grupo de trabajo de la GUIPCAR. Guía de Práctica Clínica para el Manejo de Pacientes con Artritis Reumatoide. Madrid. Sociedad Española de Reumatología. 2019
- Ministerio de Salud. Guía Clínica AUGE “Artritis Reumatoide”. Santiago: Minsal, 2013.